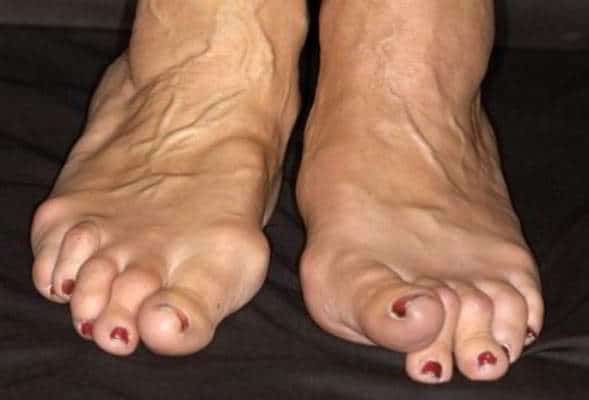
Пирофосфатная артропатия является заболеванием, относящимся к группе микрокристаллических артритов. Характерно появление псевдоподагры или развития хронической артропатии. О данном диагнозе стало известно еще в 10 веке.
На заметку!
Пирофосфатная артропатия является распространенной патологией. Среди взрослых людей данную патологию имеют 5%. С возрастом вероятность увеличивается и количество пожилых людей, страдающих пирофосфатной артропатией, составляет 27%. У молодых людей и детей данное заболевание выявлено не было.
Причины
Точные причины заболевания полностью не установлены.
Однако выявлены ассоциированные с патологией факторы, главными из которых являются:
- возрастные изменения;
- наследственная предрасположенность;
- травмы;
- гемохроматоз;
- нарушения обменных процессов в организме;
- эндокринные патологии;
- фиброзно-кистозный остит;
- гипофосфатемия;
- болезнь Вильсона;
- инфаркт;
- инсульт;
- хирургические вмешательства.
По основной врачебной гипотезе, толчком для начала активного отложения кристаллов кальция прирофосфата являются травмы, дефекты в строении суставов и возрастные дистофическо-дегенеративные процессы в суставном хряще.

Механизм развития
Изменения в тканях происходят из-за отложения дегидрата пирофосфата кальция в синовиальной сумке и суставном хряще. Их можно заметить при микроскопическом исследовании в виде маленьких жемчужин, сливающихся в большое образование.
На заметку!
Особенностью является то, что кристаллы образуют форму ромба или прямоугольника. Это является отличительной чертой от мононатриевого урата, которые при соединении между собой образуют форму иглы.
Виды
Выделяют 3 вида патологии. Все они возникают преимущественно после 45 лет.
| Первичная | Артропатия возникает как самостоятельное заболевание, которому не предшествуют прочие патологии. |
| Вторичная | Развивается в качестве осложнения при прочих болезнях. |
| Генетическая | Передаётся преимущественно по мужской линии. Болезнь наследуется из-за своей сцепленности с генами. |
Вид болезни определяется в процессе диагностики.
Диагностические методы
Характерным симптомом патологии, на который обращают внимание специалисты, является суставной хондрокальциноз, при котором наблюдается обызвествление хрящевых внутрисуставных дисков и суставных хрящей.
Как правило, страдают мениски, диски лобкового симфиза и лучезапястных суставов. Поэтому заподозрив пирофосфатную артропатию врачи назначают для диагностики проведение рентгенографии этих участков скелета.
Хотя хондрокальциноз может развиться при депонировании в хрящах суставов иных кальциевых кристаллов, к примеру, оксалатных.
На рентгеновских снимках нередко могут быть видны и аномалии свойственные для остеоартроза, а иногда — существенные разрушения суставов, обызвествление участков фиксации сухожилий и связок к костям.
Чтобы исключить вторичную пирофосфатную артропатию назначают анализы на определение уровня кальция, магния, фосфора и активности щелочной фосфатазы в крови пациента.
Симптомы
Пирофосфатная артропатия, диагностика которой затруднена, так как часто болезнь имеет бессимптомное течение, до развития видимых изменений формы сустава определяется только при рентгене.
Если же пирофосфатная артропатия проявляет себя приступами, у больного появляются следующие симптомы:
- резкая боль постоянного характера – чаще при поражении коленного сустава (одного или сразу двух);
- покраснение кожи над суставом;
- повышение температуры, сопровождающееся ознобом – возникает в момент острого воспаления и может
- сохраняться до 3 недель;
- отёчность поражённой области.
Симптомы болезни возникают по причине перемещения кристаллов кальция прирофосфата из места скопления в хрящевой ткани в синовиальную жидкость. На фоне этого возникает острый синовит.
Перемещение кристаллов провоцируется механическими и метаболическими факторами. Длительность приступа – от нескольких дней до 2-3 недель.
УЗНАЙТЕ БОЛЬШЕ:
Псориатическая артропатия
Артропатия – не приговор: виды, особенности заболевания, лечение
Реактивная артропатия: что такое? И как лечить?
Артропатия коленного сустава: травматическая, нагрузочная, реактивная, детская, перегрузочная
Симптомы и варианты течения
Пирофосфатная артропатия не имеет специфических симптомов, поэтому имеет сходство с большинством заболеваний суставов. Среди симптомов выделено три группы: псевдоподагра, псевдоостеортроз и псевдоревматоидный артрит. Во всех случаях имеется подагрический приступ, которые имеет следующие проявления:
- опухоль;
- болевой синдром;
- лихорадка;
- озноб;
- недомогание.
Важно!
Чаще поражаются коленные суставы или суставы больших пальцев стопы. Иногда проявления бывают настолько сильными, что заболевание можно спутать с септическим артритом.
Псевдоподагра (хондрокальциноз)
Данный вариант течения имеет название из-за сильного сходства с симптомами подагры.
- Происходят периодические обострения, которые характеризуются сильными болевыми приступами и отеками пораженного сустава.
- При таком течении поражается только один сустав. У половины пациентов в основном страдает коленный сустав.
- В период обострения ухудшается общее самочувствие пациента. Может появляться не только недомогание, но и увеличение температуры тела.
- Болевой синдром не такой интенсивный, как при подагре, но отличается длительностью.
- Приступ может длиться более трех недель. Вскоре проявления полностью исчезают. Причинами приступа могут быть травмы сустава, операции, инфаркт миокарда, инсульт и другие заболевания.
Методы диагностики
Причиной для посещения врача с подозрениями на пирофосфатную артропатию становятся приступы, схожие с артритом или подагрой. Диагноз ставится, только если определено наличие кристаллов кальция прирофосфата.
В процессе диагностики заболевания применяются:
- микроскопия поляризационная – при методе выявляется наличие двойного лучепреломления, которое свойственно именно кристаллам кальция прирофосфата;
- рентгеновская дифракция – может применяться как замена первого способа;
- рентгеновское исследование – позволяет оценить общие изменения и выявить типичный хондрокальциноз;
- внешний осмотр поражённого сустава с оценкой его изменений;
- МРТ – применяется при наличии прочих болезней суставов.
Не пропустите: Реактивная артропатия: что такое? И как лечить?
При необходимости к диагностике заболевания и дальнейшему лечению могут быть привлечены:
- Ревматолог.
- Эндокринолог.
Требуется это достаточно редко – в случаях, когда пирофосфатная артропатия возникла как осложнение основной болезни. Из-за этого диагностика осложняется.
Диагностика
Данный диагноз ставится только на основе лабораторных и инструментальных исследований. Сначала проводится рентгенография пораженных суставов. При пирофосфатной артропатии на снимке выявляется двухконтурность кости. Если заболевание имеет наследственную форму, то такая патология может появиться на снимках даже маленьких суставов.
Чтобы поставленный диагноз был точным, необходимо исследование синовиальной жидкости. По внешнему виду она напоминает гной и имеет бело-желтый цвет. Исследование проводится микроскопом, с помощью которого выявляется наличие кристаллов кальция и лейкоцитов. Кристаллы имеют форму ромба. Для исследования подойдет микроскоп, но для лучшего рассмотрения используют микроскоп с поляризованным светом.
На заметку!
Общий анализ крови не имеет специфических показателей для данного заболевания. Однако с помощью него можно определить, насколько выражен воспалительный процесс. В таком случае значительно будут повышены показатели лейкоцитов и СОЭ.
Лечение
Лечения, направленного непосредственно на устранение данного заболевания, нет, так как механизм его развития и причины точно не выявлены. Лечение пирофосфатной артропатии проводится комплексное, схожее с тем, что применяется при прочих заболеваниях суставов, сопровождающихся воспалительным и дегенеративным процессами. В момент приступа осуществляется лечение, сходное с тем, что показано при подагре. Клинические рекомендации относительно пирофосфатной артропатии во многом пересекаются разработанными для иных заболеваний.
В момент острого воспалительного процесса больным показан приём нестероидных противовоспалительных препаратов, наибольшую эффективность из которых показывают:
- Ибупрофен.
- Диклофенак.
- Бутадион.
- Индоцид.
Стойкое облегчение симптоматики отмечается на 3-4-й день приёма противовоспалительных средств. Тогда же устраняется и повышенная температура. Отзывы больных об этом лечении в большинстве своём положительные.
Если состояние больного тяжёлое и препараты не оказывают необходимого действия, показана госпитализация и проведение курса терапии, при которой в поражённый сустав вводятся следующие глюкокортикостероиды:
- флостерон;
- гидрокортизон;
- дипроспан;
- кеналог.
Такие действия позволяют остановить прогрессирование воспаления и снять боль. При особенно сильном болевом синдроме, который нарушает сон, разрешается приём стандартных обезболивающих препаратов.
Массаж суставов
При хронической форме заболевания лечение очень схоже с тем, что проводится у больных артрозом. При терапии осуществляется следующее:
- снижение нагрузки на поражённое место – по возможности проводится его фиксация. При поражении суставов ног запрещается носить тяжести и длительное время оставаться в стоячем положении;
- введение препаратов для активации метаболизма – для этого назначаются экстракт алоэ, витамины группы В, румалон и АТФ;
- массаж;
- радоновые ванны;
- сероводородные ванны;
- физиотерапия, направленная на улучшение кровообращения;
- лечебная физкультура.
После устранения острых проявлений пирофосфатной артропатии для предупреждения прогрессирования заболевания и повторных его обострений показано регулярное пребывание в санатории, занимающемся лечением суставных заболеваний. Соблюдая клинические рекомендации, там будут проводить поддерживающею терапию.
Когда на фоне болезни отмечается тяжёлая деформация суставов с нарушением их работы, показано хирургическое лечение. Основной метод – эндопротезирование.
Немедикаментозное лечение при появлении псевдоподагры заключается в следующем:
- нормализация веса для снижения нагрузки на суставы и улучшения обменных процессов в организме;
- предупреждение переохлаждения суставов;
- применение специальных ортезов для поддержки и фиксации суставов.
В большинстве случаев своевременное лечение позволяет остановить прогрессирование заболевания. Рассасывания же кристаллов не наблюдается, из-за чего выздоровление невозможно.
Клинические признаки
Врачи выделяют 6 форм пирофосфатной артропатии, проявляющихся общими признаками лишь с некоторыми отличиями. Заболевание крайне редко поражает суставы верхних конечностей и часто формируется в коленях, голеностопах и тазобедренных сочленениях. Первое обострение патологии похоже на подагрическую или псевдоподагрическую атаку, но отличается локализацией. При подагре первичное поражение развивается в области большого пальца стопы, тогда как пирофосфатная артропатия чаще поражает колени. Клиническая картина болезни включает в себя следующие проявления:
- острый болевой синдром в одном или двух коленях;
- образование плотного и ярко выраженного отека в области сустава;
- покраснение кожного покрова в области суставного сочленения и повышение его температуры;
- диффузные мышечные боли по всему телу;
- астеновегетативные проявления: общее недомогание, слабость, усталость, головные боли, тошнота, вялость и т.д.
Отложения кристаллов пирофосфата кальция могут локализоваться рядом с межпозвоночными дисками и сдавливать корешки нервов, что приводит к нарушению чувствительности в разных частях тела, болям в спине, ощущениям ползания мурашек, мышечному напряжению. Обострения стихают самостоятельно через 5-7 дней, однако, без лечения они часто повторяются и могут стать причиной развития осложнений патологии.
Диета
Диета при пирофосфатной артропатии имеет большое значение и позволяет существенно уменьшить число приступов болезни. Рекомендованная при пирофосфатной артропатии диета 10 помогает затормозить процесс отложения кристаллов.
Больным рекомендуется придерживаться диеты № 10 с. Она разработана для улучшения обмена веществ и снижения скорости атеросклеротических процессов. При большинстве болезней суставов, в том числе псевдоподагре, эта диета показывает себя наиболее эффективной. Основными особенностями данного рациона является полноценное употребление белка со значительным снижением объёма животных жиров, соли и углеводов. Исключаются также напитки, которые оказывают возбуждающее действие на нервную и сердечно-сосудистую системы.
Не пропустите: Артропатия – не приговор: виды, особенности заболевания, лечение
Что нельзя
Придерживаясь диеты № 10, необходимо полностью исключить из своего рациона жареное и очень горячее. Под запрет также попадают:
- крепкие бульоны из мяса и птицы;
- крепкие бульоны из рыбы и грибов;
- копчености;
- соления;
- сдоба;
- консервы;
- бобовые;
- редька;
- редис;
- грибы;
- шпинат;
- щавель.
Сладкое необходимо строго ограничивать, так как максимальный суточный объём сахара – 30 г.
Разрешенные продукты
К употреблению больным рекомендованы такие продукты:
- вегетарианские супы;
- молочные супы;
- изделия из пшеничной муки 2 сорта;
- зерновой хлеб;
- отрубной хлеб;
- постная говядина;
- белое куриное мясо;
- постная рыба;
- куриные яйца – 1 штука в сутки;
- морепродукты;
- каши;
- макароны;
- пудинги;
- овощи;
- фрукты;
- молочные продукты;
- орехи – людям с избыточным весом следует помнить о том, что продукт высококалорийный;
- ягоды;
- отвар шиповника;
- фруктовые соки, наполовину разведённые водой;
- слабо заваренный чай;
- некрепкий кофе – не чаще 1 раза в неделю.
При пирофосфатной артропатии питание предписывается 4-5 раз в день маленькими порциями. Последний приём пищи – за 2 часа до сна. Работающим людям при таком питании между завтраком, обедом и ужином следует организовать 2 перекуса кисломолочными продуктами, орехами или фруктами.
Меню нужно составлять максимально разнообразное, чтобы организм получал все необходимые вещества. Если предпочтение отдаётся определённым продуктам, то процесс оседания кристаллов кальция прирофосфата в суставах не замедляется, он идёт с той же интенсивностью, так как питание оказывается неполноценным.
Соблюдение диеты при пирофосфатной артропатии является одним из обязательных пунктов лечения. Без лечебного питания прогноз для больного значительно ухудшается.
Из-за хронического характера заболевания диета должна соблюдаться пожизненно. Назначаемая при пирофасфатной артропатии диета обеспечивает полноценное питание, поэтому не оказывает негативного воздействия на внутренние органы.
Методы лечения
Терапия артропатий строится в соответствии с клиническими рекомендациями и характеризуется комплексным подходом. Начинают лечение с коррекции питания пациента и его образа жизни: увеличивают количество овощей и фруктов, уменьшают потребление жирного красного мяса с заменой его на куриное. Человек должен отказаться от вредных привычек. Занятия лечебной физкультурой положительно сказываются на общем состоянии больного. Постепенное увеличение физической нагрузки помогает вернуть мышцам тонус.
Лечение включает в себя использование лекарственных препаратов, хирургическое вмешательство при массивном разрушении суставов и физиотерапевтические воздействия.
Лекарственная терапия
Лечение острых приступов артропатии осуществляют по типу лечения атаки подагры – «Колхицин» в суточной дозе 2 мг. Если он дает незначительный эффект, то к терапии подключают нестероидные воспалительные препараты – «Индометацин», «Бутадион» или «Кеторолак».
Они помогают уменьшить воспалительную реакцию и отек сустава, а также понизить интенсивность боли. При крайне тяжелом течении врачи прибегают к внутрисуставному введению глюкокортикоидов – препараты «Гидрокортизон» или «Кеналог» в терапевтических дозах вводятся непосредственно в суставную полость. Использование данных средств позволяет остановить острую фазу патологии и добиться исчезновения ее симптомов.
При хроническом поражении суставов врачи уделяют внимание лечению непосредственной причины патологии. Если артропатию спровоцировало тяжелое соматическое заболевание, то необходимо избавиться от него, а также постараться нормализовать обмен веществ в организме. Симптоматическое лечение помогает при боли (обезболивающие препараты – «Анальгин», «Баралгин» и др.), но не позволяет остановить прогрессирование болезни. Хондропротективные средства («Артра», «Акулий хрящ») способствуют восстановлению хрящевой ткани.
Физиотерапия
После купирования острого приступа и коррекции нарушений метаболизма переходят к немедикаментозным методам воздействия. Физиотерапевтические методы лечения включают в себя:
- массаж и мануальную терапию – оказывают положительный эффект на самочувствие пациента, позволяют расслабить мышцы, ускорить кровоток в них и обмен веществ, улучшить лимфодренажную функцию, подготовить мышцы к активным нагрузкам;
- регулярные занятия ЛФК;
- рефлексотерапию и иглоукалывание – рефлекторное воздействие на организм стимулирует работу нервной системы и способствует улучшению функций внутренних органов;
- сероводородные и радоновые ванны;
- грязевые аппликации;
- кинезиотерапию;
- лазеролечение;
- УВЧ и СВЧ-терапию;
- лечение магнитными полями и другие.
Выбор физиотерапевтических средств осуществляет специалист индивидуально для каждого больного в соответствии с выявленной патологией и наличием сопутствующих заболеваний.
Профилактика
Профилактических мер против ПФА не разработано, из-за чего предупреждение развития заболевания врачами считается невозможным.
При наличии патологии для снижения вероятности возникновения приступов врачами рекомендовано:
- предупреждение перегрузок;
- ношение обуви с анатомически правильной колодкой (при поражении ног);
- регулярный самомассаж поражённой области;
- поддержание нормального веса.
После 40 лет следует с особым вниманием относиться к своему состоянию и при появлении подозрений относительно развития ПФА пройти полноценное обследование, а при необходимости – лечение. Пирофосфатная артропатия – серьёзное заболевание, развитие которого можно тормозить.

Пирофосфатная артропатия – подходы к диагностике
Для цитирования. Шостак Н.А. Пирофосфатная артропатия – подходы к диагностике // РМЖ. 2019. No 25. С. 1518–1519.
Пирофосфатная артропатия (ПФА) относится к группе микрокристаллических артритов. Заболевание характеризуется множественным обызвествлением суставных и околосуставных тканей, главным образом суставного хряща (хондрокальциноз (ХК) вследствие отложения в них микрокристаллов пирофосфата кальция. ПФА – вариант эктопической кальцификации гиалинового и фиброзного хряща (межпозвонкового диска (МПД), лобкового симфиза, мест прикрепления сухожилия к кости) с развитием воспаления. Заболевание может возникать в молодом возрасте (3–4 десятилетие жизни) в случаях наследственной (семейной) и метаболической форм (при гемохроматозе, гиперпаратиреозе, гипомагниемии, гипофосфатазии и др.) и дебютировать после 55 лет, что характерно для идиопатической формы ПФА. Для ПФА характерно поражение практически всех суставов, однако наиболее часто в процесс вовлекаются коленный и лучезапястный суставы. Клинические проявления ПФА разнообразны. Классическим вариантом ПФА является острый артрит с кристаллами ПФК (псевдоподагра), характеризующийся внезапно развивающимся моноартритом с последующим регрессом симптомов в течение 3–5 дней. В случаях преобладания стойкого «механического» болевого синдрома в суставе с умеренно-выраженным синовитом (при инструментальном или гистологическом исследовании выявляют депозиты кристаллов ПФК) говорят об остеоартрозе (ОА) с депонированием ПФК. Последний вариант является наиболее распространенным и в то же время – с позиции дифференциально-диагностического подхода – сложным. В отличие от первичного ОА при ОА с депонированием ПФК отмечаются более выраженный остеофитоз и внесуставная кальцификация, а также вовлечение в том числе нетипичных для ОА суставов (лучезапястный, локтевой, плечевой). Описываются и другие клинические варианты ПФА: бессимптомное депонирование кристаллов ПФК и хронический артрит с кристаллами ПФК (псевдоревматоидный). Возможно сочетание нескольких клинических форм ПФА у одного больного. Сравнительная характеристика некоторых клинических форм ПФА представлена в таблице 1.
Верификация диагноза проводится с учетом выявления кристаллов ПФК в синовиальной жидкости при поляризационной микроскопии и/или характерной рентгенологической картины: ХК менисков и суставного хряща (табл. 2).
Диагностические критерии ПФА представлены ниже. При определении кристаллов ПФК методом поляризационной микроскопии могут возникать некоторые сложности. Так, кристаллы ПФК обладают слабым лучепреломлением, что затрудняет их визуализацию. Непременным условием визуализации кристаллов ПФК является их достаточно высокая концентрация в синовиальной жидкости. Низкая концентрация кристаллов ПФК может привести к отрицательному результату. Порог концентрации для надежной идентификации кристаллов ПФК поляризационной микроскопией – 10–100 мкг/мл. Кроме того, результат зависит от опыта исследователя [2]. ХК диагностируется при выявлении типичных кальцификатов в области гиалинового и фиброзного хряща. Чаще всего ХК выявляется в коленных, лучезапястных суставах (фиброзно-хрящевой комплекс), лобковом симфизе, тазобедренных, локтевых, височно-нижнечелюстных, грудино-ключичных суставах. Первые три локализации встречаются более чем у 90% больных ПФА. Кальцификация может развиваться на уровне фиброзного кольца МПД, напоминая синдесмофиты при анкилозирующем спондилите. По некоторым данным, ХК диагностируется до появления первых клинических симптомов со стороны вовлеченных суставов. По другим данным, при верифицированном с помощью электронной микроскопии ПФА ХК обнаруживается у 25–93% больных [3]. Рентгенография является малочувствительным методом и визуализирует кальций только тогда, когда его концентрация в исследуемых областях высока, и депозиты достигают крупных размеров. Для выявления депозитов меньшего размера рационально использовать более чувствительный и специфичный метод – УЗИ суставов. Предложены следующие ультразвуковые критерии верификации депозитов ПФК: • тонкие гиперэхогенные ленты, параллельные поверхности гиалинового хряща, аналогичные рентгенологическому феномену ХК; • пунктирные депозиты (пятнистые структуры), состоящие из нескольких мелких гиперэхогенных пятен (наиболее распространены в треугольных фиброзно-хрящевых комплексах и сухожилиях); • гомогенные гиперэхогенные узловые или округлые депозиты, чаще подвижные (локализованы в бурсах или суставных заворотах) [2]. Лечение и профилактика ПФА подразумевает использование немедикаментозного и медикаментозного подходов [4]. Патогенетическая терапия ПФА до настоящего времени не разработана. Так, в случае ОА с кристаллами ПФК необходим покой, используются холодовые аппликации, аспирация синовиальной жидкости и внутрисуставное введение глюкокортикостероидов, нестероидные противовоспалительные препараты (НПВП) и низкие дозы колхицина (1–2 г/сут). Бессимптомный вариант ПФА (при наличии только рентгенологических признаков) не требует назначения терапии. Приводим клиническое наблюдение. Больная К., 61 год. Жалобы на боли в обоих коленных суставах при длительной ходьбе, припухание в области правого коленного сустава. В возрасте 56 лет впервые появились боли в правом коленном суставе при нагрузке, диагностирован правосторонний гонартроз II стадии по Келлгрену, проводилась симптом-модифицирующая терапия короткого (НПВП) и замедленного действия (хондропротекторы). В течение последующих 2 лет – периодически возникающие артриты правого коленного сустава, лучезапястного, голеностопного суставов, регрессирующие на фоне приема НПВП в течение 3–5 дней, расцениваемые как обострение суставного синдрома при ОА, присоединение болей «механического» характера в левом коленном суставе. За 2 дня до настоящего обращения – артрит правого коленного сустава с выраженным болевым синдромом. Пациентка страдает сахарным диабетом 2 типа, стенокардией напряжения 2 функционального класса, гиперхолестеринемией, в связи с чем постоянно принимает эналаприл 10 мг, ацетилсалициловую кислоту 75 мг, симвастатин 10 мг, амлодипин 5 мг/сут. При осмотре: состояние удовлетворительное, повышенного питания (индекс массы тела – 30 кг/м2). Кожные покровы нормальной окраски и влажности. Периферических отеков нет. Язык влажный, налетов нет. Деформация коленных суставов, дефигурация правого коленного сустава за счет экссудативно-пролиферативных изменений, при сгибании – интраартикулярный хруст. По визуально-аналоговой шкале пациентка оценила боль в коленном суставе как 75 мм. Другие суставы визуально не изменены, движения в них не ограничены. В легких дыхание везикулярное, хрипов нет. ЧД 16/мин. Тоны сердца звучные, ритм правильный, ЧСС – 68/мин, АД 145/80 мм рт. ст. Живот мягкий, умеренно болезненный при пальпации в эпигастральной области. Печень не увеличена, селезенка не пальпируется. Симптом поколачивания отрицательный с обеих сторон. Стул, мочеиспускание в норме. В клиническом анализе крови: СОЭ – 32 мм/ч, в биохимическом анализе крови: повышение уровня С-реактивного белка до 17 мг/л. Паратиреоидный гормон в норме. Клинический анализ мочи – без особенностей. На рентгенограммах коленных суставов – выраженные признаки остеоартроза с субхондральным склерозом, кистовидными просветлениями в субхондральных отделах бедренных костей с обеих сторон, сужением суставных щелей, остеофитами надколенников, кальцинаты в проекции медиальной щели сустава. При исследовании синовиальной жидкости обнаружены моноклинные кристаллы пирофосфата кальция с положительным двойным лучепреломлением. ЭКГ: ритм синусовый, ЧСС – 78/мин, горизонтальное положение ЭОС, умеренная гипертрофия миокарда левого желудочка. С учетом частого рецидивирования суставного синдрома с быстрым регрессом симптомов, вовлечения в процесс лучезапястных суставов, наличия воспалительных изменений в анализах крови, а также обнаружения хондрокальциноза при рентгенографии и кристаллов пирофосфата кальция в синовиальной жидкости была диагностирована пирофосфатная артропатия: остеоартроз с кристаллами пирофосфата кальция, III ст. ФН II. С целью купирования болевого синдрома и экссудативных изменений применялись препараты из группы НПВП. С целью профилактики рецидива суставного синдрома пациентке рекомендован прием колхицина 0,5 г 2 р./сут в течение 12 мес., продолжить прием хондропротекторов. Даны рекомендации по снижению массы тела, лечебной физкультуре, использованию ортезов. Таким образом, частое рецидивирование острого артрита у пациента с ОА, течение суставного синдрома с выраженными воспалительными изменениями, выявление при рентгенологическом исследовании ХК заинтересованных суставов, вовлечение в процесс суставов, не подвергающихся нагрузке, являются поводом к проведению дифференциально-диагностических мероприятий с целью выявления ПФА. Своевременная диагностика и коррекция терапии позволят предотвратить прогрессирование деструкции хряща, связанной с кальцификацией.
Особенности рациона
Пирофосфатная артропатия требует неукоснительного соблюдения правил диетического питания – для снижения численности самопроизвольных приступов. При данной патологии рекомендуется лечебный стол 10 с. Он специально разработан для повышения скорости обменных процессов и предотвращения прогрессирования атеросклеротических изменений.
Основой ежедневного рациона становится достаточное количество белков, понижение поступающих жиров и поваренной соли и углеводов. Запрещается употребление напитков, с возбуждающим спектром воздействия на нервную систему и сердечно-сосудистый отдел.
Диетологи рекомендуют переход на дробное питание – до пяти раз в день, с минимальными порциями. Последнее принятие пищи должно осуществляться за несколько часов до отхода ко сну.
При невозможности придерживаться программы (в момент выполнения трудовых обязанностей) пациентам разрешается вводить перекусы между тремя основными часами питания – кисломолочной продукцией, фруктами или орехами.
Нарушение принципов лечебного стола прогноз на выздоровление значительно ухудшается. Патологический процесс является хронической формой, на фоне которой принципы правильного ежедневного рациона должны соблюдаться больным всю оставшуюся жизнь.
Диетический стол является максимально обогащенным полезными веществами и витаминами и не оказывает негативного влияния на внутренние органы и системы.
Первоисточники патологии
Истинных причин образования болезни выявлено не было. Отдельные источники предполагают, что ее возникновение напрямую связано с отдельными негативными факторами:
- Изменениями в строении тканей, связанными с возрастом пациента;
- Генетической предрасположенностью;
- Травматизациями различной этиологии;
- Гемохроматозами;
- Изменениями в процессах обмена;
- Разнообразными заболеваниями эндокринного отдела;
- Оститом фиброзно-кистозной природы;
- Гипофосфатемией;
- Болезнью Вильсона;
- Острым инфарктом миокарда;
- Инсультными поражениями;
- Хирургическими манипуляциями.
Предполагается, что основной предпосылкой для начала процесса служат дефекты в строении сочленения, травматизации и дегенеративно-дистрофические процессы в хрящевой ткани органа.
Профилактические мероприятия и прогнозирование
При своевременной диагностике и лечении прогноз благоприятный. В запущенных случаях заболевание приводит к инвалидности. В таком случае требуется хирургическая операция. Однако она требуется только 10% пациентов.
Своевременно начатое лечение позволяет полностью остановить прогрессирование пирофосфатной артропатии. В 30-40% случаев наблюдается значительное улучшение состояния здоровья. Однако отложения солей в суставах не рассасываются, поэтому у большинства пациентов отмечаются повторные приступы заболевания.
Специфической профилактики пирофосфатной артропатии не существует. Чтобы снизить частоту и интенсивность обострений, врачи рекомендуют избегать высоких физических нагрузок, пожизненно соблюдать диету, своевременно лечить все эндокринные нарушения и патологии опорно-двигательного аппарата.
Пирофосфатная артропатия является распространенным заболеванием суставов, сопровождающимся отложением солей пирофосфата кальция в соединительной ткани. Полностью победить болезнь невозможно, однако адекватная терапия позволяет предотвратить дальнейшее разрушение хряща и значительно улучшить качество жизни пациентов.
Своевременное обращение на консультацию к специалисту, определение пирофосфатной артропатии и правильная схема терапии дает благоприятный для жизни больного прогноз. Дальнейшее прогрессирование патологического процесса останавливается, приступы исчезают.
Практически у 30% пациентов наблюдается значительное улучшение общего состояния. Хирургические манипуляции требуются 10% больных.
Специфических мер по предотвращению образования болезни не существует. Основные принципы профилактического воздействия направлены на предостережение образования вторичных приступов и перехода в острую фазу:
- Предотвращение излишних нагрузок на проблемную зону;
- Обязательное использование обуви с ортопедическим направлением – при повреждении суставов нижних конечностей;
- Регулярные сеансы массажа в точках патологического процесса;
- Контролирование массы тела и снижение ее по мере необходимости.
Врачи рекомендуют (всему населению) внимательно относится к состоянию здоровья – при первичных признаках аномального отклонения незамедлительно обращаться в участковую поликлинику. Советы касаются людей, перешагнувших 40-летний рубеж.
Пирофосфатная артропатия относится к серьезным поражениям суставов, лечение которой позволяет остановить развитие дальнейшего прогрессирования болезни.
При своевременной диагностике и лечении прогноз для пациента благоприятный. Пирофосфатная артропатия – это одна из патологий, развитие которой удается притормозить при правильном лечении. В большинстве случаев это удается сделать и только 10% пациентов требуется хирургическая операция.
Симптоматические проявления
Пирофосфатная артропатия часто имеет бессимптомное течение, что затрудняет ее выявление. До момента развития видимых деформаций суставов, определяемых на рентгенологических снимках, заболевание не диагностируется. При приступах болезни у пациентов наблюдаются симптоматические проявления:
- Выраженные болезненные ощущения с постоянным присутствием – чаще проявляются при повреждениях коленных сочленений – одного или одновременно двух;
- Гиперемированность кожных поверхностей над поврежденным сочленением;
- Увеличение показателей температуры тела, сопровождающееся лихорадочными состояниями – образуется в периоде острой фазы и может длиться до трех недель;
- Отечность рядом расположенных с суставом тканей.
Симптоматические особенности образуются под влиянием передвижения пирофосфата кальция их хрящевых тканей в синовиальную жидкость. Процесс провоцирует возникновение острой фазы синовита.
Способность к передвижению кристаллов провоцируется обменными и механическими предпосылками. Общая продолжительность приступа может варьировать от нескольких суток до трех недель.
Симптомов данной патологии существует большое количество. Врожденные проявления болезни начинают беспокоить пациентов еще в молодом возрасте. Они сопровождаются болью не только в суставах, но и в позвоночнике. С каждым месяцем количество приступов возрастает, а заканчивается все анкилозированием суставов.
Пожилых людей беспокоит приобретенная пирофосфатная артропатия. Длительное время это заболевание никак себя не проявляет, а определить его можно только на рентгене. Чаще всего болезнь начинается с болевых ощущений, возникающих в коленном суставе, повышения температуры, плохого самочувствия.
Спровоцировать острое развитие патологии может проведенное в этот период хирургическое вмешательство или инфаркт миокарда.
Во время осмотра сустава определяется отечность, припухлость, движения становятся ограниченными по причине боли. Пациенты могут жаловаться на скованность в утренний период. Это может спровоцировать постановку ошибочного диагноза – ревматоидный артрит.
Чем опасна и как лечится пирофосфатная артропатия?
Пирофосфатная артропатия (она же патология отложения кристаллов пирофосфата кальция дигидрата) является заболеванием, при котором происходит накопление кристаллов пирофосфата в хрящевой ткани и синовиальной оболочке.
Заболевание чаще всего встречается у мужчин. Обычно протекает хронически, время от времени вызывая острые боли (или приступы острого артрита). ПФА можно выявить на рентгенограмме, но обычно на начальных стадиях болезнь упускается из виду (из-за недостаточно внимательной диагностики и недостатка внимания к еще слабым симптомам).
Согласно МКБ-10, пирофосфатная артропатия относится к заболеваниям группы «М11», подгрупп «М11.2» и «М11.8».
Лечение недуга
Пирофосфатная артропатия хронической формы лечится так же, как и артриты, артрозы или другие суставные заболевания. Для начала больной должен ограничить себя в движениях, длительном стоянии на ногах и ношении тяжелых вещей. Затем врачи назначают лекарства стимулирующего и общеукрепляющего действия, нормализующие обмен веществ. Прописанная врачом диета аналогична, как при заболеваниях костной ткани. Прохождение процедур физиотерапии помогут улучшить метаболизм, кровообращение, обезболить пораженную область. Хирургические методы лечения применяют редко и только при наличии сильных повреждений сустава.
Клиническая картина в каждом отдельном случае
Симптомы пирофосфатной артропатии, в общем, неспецифичны и схожы с иными патологиями суставов. Поэтому при описании конкретных клинических видов заболевания принято добавлять приставку «псевдо», например псевдоподагра, псевдоостеоартроз и др.
Но для каждой разновидности заболевания характерен микрокристаллический артрит. Заболевание периодически обостряется, во время приступа наблюдаются признаки воспаления, которые проходят сами.
Напоминает подагру, но это не она
У некоторых больных пирофосфатная артропатия напоминает подагру. Этот вариант течения болезни получил название «псевдоподагра».
При таком развития болезни у пациента наблюдаются периодическое обострение, схожее с приступами подагры: появляется резкая боль, пораженный сустав отекает, обычно страдает один сустав.
У 50% больных в патологический процесс вовлекается коленный сустав, реже поражаются крупные и средние суставы.
Во время приступа может ухудшаться общее самочувствие пациента, подняться температура. Боли при псевдоподагре не такие сильные как при подагре, а сами приступы более длительные. Иногда приступ может длиться больше 3 недель.
Через некоторое время симптомы полностью проходят. Спровоцировать приступ псевдоподагры могут: травмы сустава, оперативные вмешательства, серьезные физические болезни, например инфаркт миокарда, острое нарушение мозгового кровообращение и др.
Симптомы, схожие с остеоартрозом
Где-то у 50% пациентов клиническая картина пирофосфатной артропатии схожа с остеоартрозом, поэтому ее и называют
«псевдоостеоартроз».
Для этой разновидности заболевания характерно поражение сразу нескольких суставов. Обычно страдают крупные и пястно-фаланговые суставы.
Болевой синдром умеренный, но постоянный, на фоне которого временами возникают непродолжительные приступы псевдоподагры.
При развитии болезни могут наблюдаться снижение амплитуды движения суставов, несильное нарушение их разгибания.
Случай редкий, но возможный
У 5% пациентов симптоматика схоже с ревматоидным артритом, отсюда и название «псевдоревматоидный артрит».
В патологический процесс вовлекаются одномоментно множество суставов, наблюдается их болезненность, припухлость, скованность, уменьшение амплитуды движения.
Анализ крови может показать повышенное РОЭ. У пациентов отмечается общая для пирофосфатной артропатии особенность: приступообразное течение заболевание. Но приступы не такие сильные, как при псевдоподагре, и длиться могут не один месяц.
Существуют и иные клинические разновидности пирофосфатной артропатии, к примеру, разрушается какой-либо один, обычно коленный, сустав, что схоже с поражением суставов при сирингомиелии.