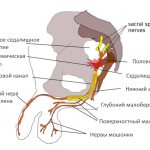
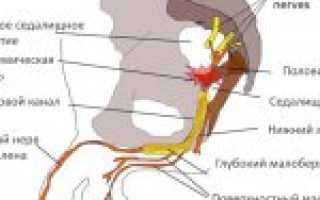
Половой нерв — это парная структура, которая с обеих сторон тела образована парными ветвями спинальных нервов. Основное назначение — обеспечение иннервации органов, которые имеются как у мужчин, так и у женщин: область промежности, мышца, которая поднимает задний проход, сфинктеры прямой кишки и мочевого пузыря. Далее в строении имеются некоторые отличия — например, у мужчин он обеспечивает чувствительность, а также вегетатику мошонки, пещеристых тел, а у женщин — те же функции в отношении клитора, больших и малых половых губ. Защемлением полового нерва принято называть патологию, которая может принести множество дискомфорта, чаще всего причиной выступает компрессионная невропатия.
Рассмотрим симптомы и методы лечения данной патологии.
Анатомическое строение
В анатомии срамного нерва у мужчин и женщин прослеживаются заметные различия из-за особенностей строения малого таза. У первых в понятие половые органы включено больше структур, чем у вторых и он более разветвлен. Кроме того, у женщин эти нервные волокна располагаются компактнее.
Однако и у мужчин, и у женщин срамной нерв – это парная структура, которая отходит от спинномозгового сплетения. У людей обоих полов этот нерв разделяется на две крупные ветви (бедренную и паховую), которые отвечают за иннервацию:
- сфинктеров мочевого пузыря;
- тканей промежности;
- мышцы, поднимающей задний проход;
- сфинктеров прямой кишки.
Паховое ответвление у мужчин и женщин выполняет различные функции:
- У мужчин отвечает за чувствительность и вегетативные процессы в пещеристых телах полового члена и мошонки.
- У женщин осуществляет те же функции в отношении больших и малых половых губ, клитора.
Такое строение, а также наличие вегетативных волокон, обеспечивает автоматическую работу различных групп мышц, отвечающих за мочеиспускание и дефекацию, без участия сознания.
Декомпрессия полового нерва – жизненно необходимая процедура, которая не только устранит неприятные ощущения, но и восстановит функции органов малого таза.
Особенности анатомии полового нерва
Срамной нервный путь начинается значительно выше иннервируемых зон, поэтому врачи его часто называют бедренно-половым нервом. Он проходит через мышцы поясницы и поверх мочеточника, а затем тянется к паховой зоне. В этом месте он делится на 2 ветки:
- Бедренную;
- Паховую (половую).
Бедренно-половой нерв, переходя в паховую ветку, имеет 2 варианта продолжения в зависимости от пола человека:
- Мужской. Выходит через канал вместе с семенным канатиком и следует в мошонку;
- Женский. В случае со слабым полом, половой нерв выходит из канала вместе с круглой связкой матки и плавно переходит в кожный покров больших половых губ.
Паховый нерв у женщин и мужчин иннервирует следующие ткани:
- Мышечные ткани заднего прохода;
- Наружный кожный покров заднепроходного отверстия и половых органов;
- Анальный сфинктер;
- Мускулатура промежности;
- Женский клитор;
- Мужские пещеристые тела полового члена;
- Сфинктер мочевого пузыря.
Срамной нервный путь отвечает не только за ощущения, испытываемые во время полового акта, но и непосредственно за дефекацию и мочеиспускание.
Последние две функции он выполняет благодаря вегетативным волокнам в своем составе. Именно автономный (вегетативный) отдел нервной системы отвечает за множество систем неподконтрольных сознанию человека, например, сужение зрачков, ритм сердца и т. д.
Повреждение этого нерва вызывается ущемлением грушевидной мышцей, связками и т.д. Иногда причина такого сдавливания кроется в полученной травме, вследствие которой были раздроблены кости таза или произошел разрыв связок. Обычно такому типу невралгии сопутствует чувство напряжения и воспаление.
Факторы, провоцирующие невралгию
Половой нерв, как и другие структуры малого таза, подвергается воздействию разных факторов. К числу основных причин, вызывающих невралгию данного типа, относят следующие:
- механическое повреждение тазобедренного сустава и соседних тканей (в том числе и во время операций);
- переохлаждение тканей малого таза;
- опухолевые процессы;
- мышечный спазм;
- гипертонус грушевидной мышцы;
- осложнения герперовирусной инфекции;
- продолжительные и частые поездки на лошади.
Спровоцировать невралгию также способны патологии, вызывающие дисфункцию эндокринной или сердечно-сосудистой систем. Кроме того, не исключена вероятность поражения срамного нерва из-за продолжительного течения туберкулеза либо коллагеноза.
Помимо этого, выделяют специфические факторы, провоцирующие этот вид невралгии. Воспаление срамного нерва у мужчин происходит на фоне варикоза семенного канатика. Подобные осложнения в редких случаях диагностируются при запущенном раке предстательной железы. Причины растяжения срамного нерва у женщин могут быть обусловлены тяжелыми и затяжными родами либо патологией крупной маточной связки.
Помощь психотерапевта
Врач этого профиля поможет пациентам если у них на фоне резких болей, вызванных защемлением пахового нерва, возникли нарушения сексуального характера. У мужчин это психологическая импотенция по причине страха боли, у женщин — снижение либидо и аноргазмия на этой же почве.
Защемление не беспокоит в ночное время. Если дискомфорт возникает в это время суток, то нужно срочно пройти обследование, этот симптом может указывать на сдавливание опухолевым новообразованием.
Симптоматические проявления
Половая неврастения характеризуется обширной и неспецифической симптоматикой. Для расстройства свойственны боли в области промежности разной степени интенсивности.
При ущемлении срамного нерва у мужчин симптомы патологического состояния напоминают проявления простатита или воспаления уретрального канала, что усложняет диагностику.
Из-за повреждения указанных волокон нарушается иннервация области малого таза, что характеризуется:
- повышенной чувствительностью тканей в области малого таза;
- постоянным ощущением дискомфорта в области анального отверстия;
- неконтролируемым выделением мочи;
- ощущением наличия инородного тела в области паха;
- дисфункцией половых органов.
При невралгии срамного нерва у женщин общие симптомы дополняются ощущением зуда и жжения в промежности, которые усиливаются в сидячем положении. Так как бедренно-паховая ветвь пролегает до анального отверстия и регулирует функции сфинктера прямой кишки, при расстройстве данного типа возможно нарушение стула (частые запоры). Для ущемления полового нерва также характерны болезненные ощущения, возникающие во время интимной близости. При этом такое явление у мужчин сигнализирует о поражении простаты (простатите либо опухоли предстательной железы).
Неврит полового нерва в редких случаях вызывает ощущение онемения мышц, пролегающих в малом тазу.
Основные симптомы
Симптоматика нейропатии разнится. Основной симптом — это изменение функции органов, которые находятся в тазу. У человека может присутствовать нарушение чувствительности, либо проблемы с вегетатикой. Причем изменение чувствительности может сопровождаться ярко выраженным болевым синдромом, а что касается вегетатики — будут присутствовать нарушения функции желез и прочих структур, которые состоят из гладкомышечных волокон.
Нарушения трофики эпидермиса мошонки, промежности, зоны возле анального отверстия также являются симптомом того, что могло произойти ущемление.
Рассмотрим симптомы патологии:
- нарушение функции половых органов;
- чувство ощущение инородных тел в зоне паха;
- неприятные ощущения в области паха – чувство жжения, сильный зуд;
- боль, которая носит ноющий характер – в области таза;
- чрезмерная чувствительность эпидермиса в паховой зоне;
- после мочеиспускания у больного возникает дискомфорт, сопровождающийся болью;
- могут присутствовать ложные позывы к опорожнению мочевого пузыря.
Реже при патологии можно отметить следующую симптоматику:
- запоры;
- болезненность при коитусе;
- чувство, будто мышцы промежности онемели.
Специалистами также было установлено, что болезнь способствует усилению тревожности, а в некоторых случаях даже является причиной депрессивных состояний. Как сопутствующее заболевание патологию также может сопровождать болезнь Альцгеймера.
Особенности диагностики
В связи с тем, что при невропатии срамного нерва возникают боли в области малого таза, для диагностирования показано УЗИ, которое позволяет дифференцировать патологию с другими нарушениями половых органов. Посредством УЗИ удается определить характер кровообращения в пораженной зоне. Отсутствие нарушений в этой сфере указывает на наличие нейропатии. Аналогичные выводы врач делает в том случае, если после прикладывания холода к промежности пациент испытывает временное облегчение.
Для подтверждения предварительного диагноза назначается допплерография.
Для исключения простатита, рака или аденомы простаты врач проводит прямую пальпацию предстательной железы у мужчин через прямую кишку. В случае выраженной деформации местных тканей и костей такие нарушения удается выявить посредством рентгенографии либо внешнего осмотра.
Также с целью подтверждения подозрений на невроз половых органов в редких случаях ставится новокаиновая блокада. Препарат вводится непосредственно в нервное сплетение. Если пациент после процедуры испытывает облегчение, то это указывает на невропатию.
Диагностика
Врач выявляет наличие проблемы, ориентируясь на проявляющиеся симптомы и результаты ультразвукового исследования. При нейропатии оно укажет на нарушенный кровоток в половой артерии, которая идет через канал Алкока. Из этого можно сделать вывод, что вместе с ней произошло сдавливание срамного нервного пути.
Эффективным методом диагностики является блокада срамного нервного пути. В случае если дискомфорт исчезнет, то все вина лежит на нейропатии. Обычно в такой ситуации назначается курс терапии, в который входят глюкокортикоидные инъекции, вагинальные свечи и другие способы восстановления ущемленных нервных волокон.
Традиционная терапия нейропатии полового нерва
В связи с тем, что к воспалению срамного нерва у женщин приводят разные причины и симптомы, лечение во многом определяется особенностями провоцирующего фактора. При этом пациентам назначается комплексная терапия. Для лечения нейропатии полового нерва применяются миорелаксанты и противосудорожные средства. Эти препараты улучшают общее состояние пациента.
При поражении срамного нерва в лечении у мужчин и женщин применяют ректальные свечи с активным веществом типа диазепама. Суппозитории также обеспечивают обезболивающий эффект. Для восстановления общего состояния пациента рекомендуют прием витаминов С и группы В.
При сильных болях, вызванных защемлением полового нерва, применяют обезболивающие препараты, которые подбираются исходя из степени интенсивности проявления симптоматики. Помимо противосудорожных лекарств для этих целей часто назначаются седативные препараты, которые успокаивают ЦНС. В крайнем случае при декомпрессии полового нерва назначают капельницы (какие помогут, определяет лечащий врач с учетом характера поражения).
В основном для этих целей применяется смесь из анестетиков и гормонов. В данную группу входят препараты класса нейромультивита. Благодаря такой блокаде полового нерва восстанавливаются мочеиспускание и нормализуется дефекация.
При необходимости тактика лечения корректируется. В случае компрессии нервных волокон, вызванных переломом костей малого таза либо разрастанием опухолей проводится хирургическое вмешательство. Такие операции дают стойкий эффект, но требуют продолжительного восстановления.
Если традиционные методы лечения не дают положительного результата, и пациента продолжают беспокоить боли, прибегают к абляции полового нерва.
Для этого на зону поражения подаются импульсные токи. Такое воздействие снимает боль, нормализуя состояние пациента более чем на год.
Курс терапии
Лечение нейропатии должно состоять из комплекса мер, направленных на устранения воспаления, купирования боли и восстановление нервной проводимости. Обычно в него входят такие методы терапии:
- Устранение болевых ощущений с помощью противосудорожных препаратов (Гебапентин);
- Использование физиотерапевтических процедур (фонофарез, электрофарез и т. д.);
- Блокирование нервного пути с помощью раствора из гормонов и анестетиков;
- Применение миорелаксантов (Мидокалм);
- Употребление витаминных комплексов (Нейромультивит).
Витамины Нейромультивит и их аналоги могут приниматься как в виде компонента раствора для блокады, так и в форме таблеток. Если дискомфорт сильный, то используются свечи для ректального или вагинального применения на основе Диазепама и специальные комплексы упражнений. Суть лечебной физкультуры при нейропатии срамного нерва заключается в сжатии и расслаблении мышц промежности.
Если продолжать лечить медикаментозно поврежденные нервные ткани нет смысла из-за отсутствия результатов, то потребуется оперативное вмешательство для декомпрессии сдавленного нерва. Такие операции крайне эффективны, но имеют долгий период восстановления.
При длительном отсутствии лечения возможно развитие последствий патологии. Болезнь может перейти в хроническую форму и некоторые симптомы будет крайне сложно устранить. Бывали случаи развития импотенции и снижения либидо, а также учащалось непроизвольное мочеиспускание и дефекация.
Нейропатия полового нерва представляет собой неприятное явление, но некоторые люди живут с ней годами. Обычно это связывают с расплывчатой симптоматикой и хроническим типом течения. Избежать такого дискомфорта можно, но для этого придется пройти обследование и соблюдать все рекомендации врача.
Другие способы лечения
Затяжной половой невроз лечится посредством физиотерапевтических процедур. Для устранения признаков воспаления рекомендуют:
- воздействие лазером или динамическими токами;
- УВЧ;
- горячие ванны;
- обертывание;
- аппликации парафином;
- электро- и фонофорез.
Достаточно часто при защемлении срамного нерва лечение дополняют массажем. В ходе этой процедуры ускоряется кровоток в проблемной зоне, благодаря чему снимается мышечное напряжение и подавляется воспалительный процесс. Массаж проводится в период ремиссии и только при участии врача. Объясняется это тем, что такое воздействие при обострении воспалительного процесса ухудшает общее состояние пациента.
Эффективны специальные гимнастические упражнения. Для профилактики обострений при лечении срамного нерва в домашних условиях рекомендуется в положении лежа ежедневно сгибать и разгибать ноги в тазобедренном и коленном суставах, совершать вращательные движения нижними конечностями. Со временем можно расширить список выполняемых упражнений, включив в него приседания. Действие лечебной гимнастики направлено на укрепление мышечного корсета.
В период обострения рекомендуют обрабатывать зону поражения мазями, в состав которых входят змеиный или пчелиный яд («Миотон», «Випросал», «Финалгон» и другие). Такие препараты запрещено применять во время беременности и в период лактации.
Как дополнение, к общей схеме терапии срамного нерва нередко добавляют настойку из еловых шишек, одуванчиков или хвои (один стакан на 0,5 литра водки). Такое средство применяется в качестве растирки перед сном. Настойка ускоряет кровообращение, снимая воспаление и купируя болезненные ощущения.
Добиться временного эффекта помогает теплый компресс с пчелиным воском, растопленным на водяной бане. Эту процедуру проводят перед сном.
Для снятия болевого синдрома также используют мазь, полученную следующим образом: высушенные почки сирени растираются в порошок, а затем смешиваются со свиным жиром в пропорции 1:4. Полученное средство наносят на проблемную зону дважды в сутки.
Пудендальная невралгия
Описанное нервное волокно получает начало в спинном мозге. Оно располагается в тазовой полости, выходя из нее через седалищное отверстие и возвращаясь через грушевидное, расположенное под грушевидной мышцей. Последняя может вызвать защемление волокна.
Заболевание развивается из-за:
- Травматизации при родоразрешении. Говорят об акушерской невропатии.
- Хронических повреждений, вызванных занятиями велоспортом или верховой ездой, из-за переломов костей малого таза.
- Повышенного тонуса грушевидной мышцы.
- Продолжительного нахождения в позе сидя.
- Генитального герпеса.
- Развития опухолевых новообразований в зоне малого таза, которые сдавливают нервные волокна.
Диагностика патологии включает:
- Сбор анамнеза;
- Физикальное обследование;
- УЗИ канала Алкока (полового канала, который образуется фасцией внутренней запирательной мышцы).
Еще один способ определения защемления — блокада. Если введенный анестетик действует в течение 12 и более часов, то это подтверждает наличие невропатии срамного нерва.
Лечение патологии включает:
- Введение гормонов и анестетиков;
- Прием или введение миорелаксантов для снижения мышечного тонуса;
- Прием противоэпилептических препаратов для снижения выраженности болевого синдрома;
- Физиотерапевтические процедуры (электрофорез, фонофорез);
- Лечебную физкультуру (упражнения, направленные на укрепление мышц тазового дна и других мышц таза).
Иногда терапия требует работы психолога или психотерапевта с пациентом.
Профилактические меры
При невропатии полового нерва рекомендуется ограничить или полностью отказаться от катания на велосипеде либо лошадях. В случае если сделать этого нельзя, то необходимо перед каждым заездом надевать защиту на пах.
В целях профилактики нейропатии нужно своевременно лечить системные заболевания (особенно эндокринной и сердечно-сосудистой систем) и избегать повреждений малого таза.
Мужчинам и женщинам следует сразу обращаться к врачу при возникновении постоянного дискомфорта (болей) в области промежности.
Для профилактики обострений неврита срамного нерва упражнения на укрепление мышечного корсета малого таза являются обязательными. Лечебную гимнастику рекомендуют выполнять ежедневно.
Причины развития
Основной этиологический фактор, который может спровоцировать половую нейропатию – это защемление срамного нерва, происходящее в канале Алкока. Именно в связи с этим специалисты именуют болезнь как «синдром канала Алкока».
Недуг может прогрессировать из-за образования грыжи либо травмирования паховой зоны. Поражение пахово-подвздошного нерва – это результат того, что начинают формироваться мышечные рубцы. Как правило, это происходит после травмы или проведенного хирургического вмешательства.
Также нейропатия может развиться в результате следующих факторов:
- затяжная родовая деятельность;
- наличие переломов тазовых костей;
- гипертонус грушевидной железы;
- герпес;
- напряжение запирательной внутренней мышцы;
- наличие злокачественных новообразований в области малого таза;
- спазм мышц, которые расположены в заднем проходе;
- повреждения нервов из-за катания на велосипеде или на лошади.
Определить точно, имеется ли патология, поможет обследование. Для этого необходимо обратиться к врачу-неврологу, он назначит диагностические мероприятия для того, чтобы установить диагноз.
ЛФК, гимнастика при нейропатии
При полинейропатии, независимо от ее типа, формы, причин развития, эффективна гимнастика. Специальный ЛФК комплекс восстановит работу мышц, улучшит кровоснабжение нижних конечностей.
Рекомендуется вращать суставы, разгибать и сгибать ноги. Поначалу, если мышцы не в тонусе, больному потребуется помощь, со временем он будет справляться сам.
Полезен массаж конечностей — он восстановит кровоснабжение, запустит регенеративные процессы, простимулирует нервные волокна к работе. Обратитесь к мануальному терапевту, со временем действия можно будет выполнять и самостоятельно (то есть делать сеансы самомассажа).
Нейропатия — что это, причины появления, формы и симптомы
Нейропатия — поражение нервных волокон невоспалительного характера, не всегда сопровождающееся болевым синдромом. Пациенты обычно говорят о покалываниях, онемении, проблемах с чувствительностью определенной зоны, снижении степени подвижности конечностей.
Некоторые формы патологии связаны с дисфункциональными изменениями мочеполовой системы, органов ЖКТ.
Причина — пораженные нервы вызывают нарушение питания мышц, ограничивают их функции. Мышцы перестают нормально сокращаться, нервы некорректно передают импульсы, в результате степень чувствительности конкретной зоны падает.
Прогрессирование нейропатии занимает значительное время, в течение которого симптомы заболевания могут отсутствовать. Провоцирующими факторами к развитию патологических изменений будут стрессы, употребление алкоголя, обострения хронических заболеваний.
Формы нейропатии:
- Хроническая сенсомоторная — для нее характерна положительная симптоматика неврологического характера, которая проявляется или усиливается ночью, в состоянии покоя. С отрицательными симптомами сталкиваются тяжело больные пациенты. В запущенных стадиях развивается характерная деформация ступней, пальцевых фаланг, сопровождающаяся ограничением суставной подвижности.
- Острая сенсорная — форма сопровождается выраженной сенсорной симптоматикой, разные виды чувствительности, основные рефлексы могут сохраняться. Боль выраженная, пациент часто резко теряет вес, могут развиваться нервные нарушения, депрессивные расстройства. При углубленном исследовании диагностируются измененные показатели гликемического индекса (гликемический контроль может ухудшаться или улучшаться). Патогенетическая основа — формирование артериовенозных шунтов с образованием замещающих сосудистых структур внутри интраневрального тока крови.
- Гипергликемическая — вызывает обратимые неврологические изменения быстро, к основным относят умеренную симптоматику сенсорного типа, нарушение нормальной скорости распространения нервного возбуждения по волокнам. Форма проявляется у лиц с выявленным впервые заболеванием, склонным к ухудшению функции гликемического контроля. Нормализация текущих показателей гликемии приводит к облегчению степени выраженности неврологической симптоматики.
- Автономная — одна из часто встречающихся форм диабетической невропатии. Может иметь разные проявления с учетом тяжести течения.
- Мультифокальная и фокальная — это тоннельные формы нейропатии, развиваются у лиц преклонного возраста (исключения бывают, но редко). Самая известная форма — тоннельная, локализованная в запястном канале, вызываемая сдавливанием срединного нерва поперечной запястной связкой.
- Краниальная — редко встречающийся вид, обычно диагностируется у стариков, пациентов, которые давно болеют сахарным диабетом.
- Амиотрофия диабетическая — встречается в возрасте после 50-60 лет, сопровождается атрофией мышц бедра, симптоматика тяжелая, пациенты жалуются на сильные боли.
- Хроническая воспалительная — развивается в результате быстрого прогрессирования полинейропатии. Лечение длительное иммуномодулирующее, предполагает применение азатиоприна, плазмафереза, кортикостероидов, внутривенных вливаний иммуноглобулинов.
Главный фактор риска и причина развития нейропатии — сахарный диабет. Он, как и интоксикации, травматические воздействия, вызывает поражение нервных волокон. Затрагиваются в первую очередь те нервы, которые отвечают за передачу импульсов в конечностях — отсюда онемение пальцев ног, рук, боли, нарушение чувствительности.
Автономная нейропатия всегда сопровождается сбоями в работе внутренних органов и систем, проблемами с мочеполовой, выделительной, пищеварительной функциями.
Пациент с диагнозом диабет должен контролировать показатели глюкозы в крови — если они повышены, нарушится снабжение мышц кровью. Со временем они атрофируются, изменится структура кожных покровов, а их восстановление проходит долго и тяжело.
Нужно избегать употребления токсичных веществ: в основном алкоголя и его суррогатов, мышьяка, тяжелых металлов, агрессивных лекарств. Токсическая нейропатия вызывает преимущественно повреждения нервов конечностей, при алкоголизме она есть у всех, но жалобы возникают не всегда.
https://feedmed.ru/bolezni/nervnoj-sistemy/neyropatiya-polovogo-nerva.html
Травматические нейропатии — последствия сдавливания нервов в результате переломов костей, неправильного формирования рубцовой ткани, травмирования нерва растущим новообразованием.
Немного анатомии
- им иннервируется мышца, поднимающая задний проход;
- иннервирует анальный сфинктер;
сфинктер
- отдает ветви к мышцам промежности;
- иннервирует половые органы: пещеристые тела пениса у мужчин, клитор у женщин;
- дает чувствительность кожи наружных половых органов и заднего прохода;
- иннервирует сфинктер мочеиспускательного канала.
Как видно, этот нерв играет большую роль не только в интимной жизни человека, но и в мочеиспускании и дефекации. В составе полового нерва находится большое количество вегетативных волокон, которые обеспечивают «бессознательную работу» сфинктеров. Ведь человек никогда не думает, не контролирует и сознательно не сжимает мышцы, чтобы случайно не испражниться или не помочиться среди бела дня. Этим занимаются вегетативные нервные волокна, входящие в просвет полового нерва.
Срамной нерв в мужском организме (желтым цветом)
Этот нерв может ущемиться как грушевидной мышцей, которая расположена в полости таза, так и быть зажатым между двумя связками.
Кроме того, нерв может быть поврежден, например, вследствие автодорожной аварии, падении с большой высоты, при которых происходит перелом костей таза. Довольно частой причиной хронической боли в тазу бывает повреждение нерва при родах, а также вовлечение нервного ствола в рост злокачественного новообразования.
Кроме того, такие виды деятельности, как езда на лошади, или на велосипеде, также могут со временем привести к компрессионной невропатии полового нерва.
О диагностике нейропатии
При подобных неприятных и болезненных ощущениях человек не склонен терпеть долго, как, например, при болях в руке или ноге. Поэтому чаще всего он обращается к неврологу, или врачу-проктологу, в том случае, если выражены нарушения анального сфинктера и есть проблемы с удержанием мочи и кала.
Реже пациент обращается к врачу-сексопатологу, но грамотный специалист должен с помощью элементарного расспроса выявить органические нарушения, и направить пациента к специалисту. Нейропатия полового нерва диагностируется на основании следующих жалоб и исследований;
- жалобы пациента, о которых было подробно сказано выше;
- характер боли, который указывает на нейропатические изменения (жжение, ползание «мурашек», всевозможный зуд, неприятность при прикосновении);
- пробная лечебно – диагностическая новокаиновая блокада этого нерва достоверно уменьшает выраженность симптоматики, или полностью избавляет пациента от мучений на срок действия новокаина – от 12 часов до 3 суток;
- при проведении УЗИ промежности и малого таза с допплерографией почти всегда при компрессионно – ишемической нейропатии полового нерва отмечается уменьшение объемной скорости кровотока в близкорасположенной половой артерии. Это происходит «за компанию»: половая артерия проходит вместе с нервом в одних и тех же каналах, и ее сужение косвенно подтверждает и компрессию полового нерва;
- важным диагностическим критерием является усиление боли, если человек сидит, и уменьшение боли, если человек ложится на спину. Также для нейропатии срамного нерва характерно одностороннее поражение. На той же стороне и возникают расстройства;
- пациенты часто отмечают, что если приложить к промежности холод, то это вызывает облегчение, и жгучие боли уменьшаются. Этот симптом свидетельствует о нейропатическом характере повреждения нерва.
Кроме этих диагностических критериев, можно при пальпации промежности выявить характерные болевые точки, которые отражают спазм в грушевидной мышце.
Важно, что патология этого нерва имеет глубокую связь с прогрессированием миофасциального синдрома. Этот синдром более трудно поддается терапии, так как мышцы глубоко расположены.
Кроме этого, невропатия полового нерва усугубляет депрессию, тревогу и делает более восприимчивыми людей к негативным событиям.
Лечение нейропатии
Как и во всех других случаях, терапия этого заболевания должна быть комплексной. Основные принципы лечения следующие:
- воздействие на нейропатический характер боли с помощью габапентина (Тебантин, Лирика);
- проведение регулярных блокад нерва с анестетиками и гормонами;
- физиотерапевтическое воздействие: фонофорез, Амплипульс – терапия, электрофорез;
- миорелаксанты центрального действия (Мидокалм). Позволяет расслабить мышцы, в том числе снизить тонус грушевидной мышцы;
- витамины группы В, входящие в состав блокады, а также таблетированные формы.
Иногда в лечении требуется поддержка психолога, выполняется коррекционная терапия, назначаются антидепрессанты. Иногда требуется назначение ректальных или вагинальных свечей с диазепамом, а также выполнение специальных упражнений. Их смысл заключается в постепенном расслаблении – сжатии мышц промежности.
Следует узнать какие упражнения нужно делать при защемлении срамного нерва
В том случае, если консервативное лечение оказывается неэффективным, то проводятся декомпрессивные хирургические операции, которые выполняются в центрах лечения хронической тазовой боли.
Следует помнить, что лечение нейропатии полового нерва – длительный процесс, и нужно выполнять все предписания специалистов на протяжение не менее 6 месяцев.
Как диагностируют нейропатию любого типа
Порядок диагностики нейропатии:
- Сбор клинического анамнеза, разбор жалоб.
- Осмотр ног, оценка их состояния.
- Оценивание установленных симптомов.
- Применение электрофизиологических методов обследования.
- Другие диагностические методики: биопсия нерва, панч-биопсия кожи, неинвазивные методики.
Сначала врач должен опросить пациента на предмет основных жалоб, задать ему наводящие вопросы, расспросить об ощущениях, вызываемых прогрессирующей патологией.
Типичная симптоматика нейропатии: парестезии, покалывания, чувство жжения, прострелы в состоянии покоя, выраженная боль даже при отсутствии раздражителя. Нужно выяснить, когда появились симптомы, с чем они связаны, усиливаются ли в ночное, вечернее время.
Осмотр стоп и других частей конечностей обязателен, он покажет наличие кератоза (мозолей) в областях с избыточным давлением, обратит внимание на повышенную сухость кожи, наличие изъязвлений, явных деформаций стоп.
Для анализа субъективных и объективных симптомов применяются соответствующие шкалы, опросники. Независимо от применяемой шкалы, визуальный анализ состояния конечностей проводится. Для определения тактильной чувствительности удобно использовать аппарат — монофиламент.
Электрофизиологические методы (например, стимуляционная электронейромиография) дополняют результаты общей клинической диагностики.
Они бывают:
- Неинвазивные — объективные и надежные;
- Оценивающие степень тяжести, динамику, характер прогрессирования патологии;
- Несущие информацию о функции нервных волокон, их структурных особенностях;
- Проводящие дифференциальную диагностику нейропатий.
Недостаток электрофизиологической диагностики в том, что она достаточно болезненная.
Как долго длится болевой синдром?
Болевой синдром длится от нескольких дней до нескольких лет. Его длительность зависит от множества влияющих факторов: индивидуальные особенности организма, причина возникновения заболевания, методы лечения. В одних случаях симптомы перестают беспокоить через несколько дней после начала лечения, а в других больные часто сталкиваются с рецидивами на протяжении нескольких лет.
Важно: ишиас в хронической форме – распространенное явление. О нем говорит диагноз «невралгия», поставленный в кабинете специалиста. Заболевание подразумевает регулярные рецидивы.
Седалищный нерв симптомы защемления
Ишиас сопровождается множеством неприятных симптомов. Но не во всех случаях симптоматика проявляется комплексно, так как все зависит от индивидуальных особенностей организма. К возможным признакам воспаления седалищного нерва относятся:
- Боль. Она может быть как тупой, ноющей, так и резкой, острой. Места локализации – ноги (задняя часть бедер и икр), ягодицы, пах (боль отдает в паховую область в случае синдрома грушевидной мышцы). В редких случаях чувствуется отдача в поясницу, но менее интенсивная, чем в вышеперечисленных зонах. Главная особенность болевого симптома при ишиасе – односторонность. Обычно дискомфорт ощущается либо в правой, либо в левой стороне. Также боль усиливается при движении и в ночное время суток.
- Онемение. Обычно немеют пальцы ног, бедра, стопы, ягодицы и голени.
- Снижение чувствительности. Реакцией нервных окончаний является не только боль. Нередко участки тела в районе таза и бедер теряют чувствительность и слабо реагируют на внешние раздражители.
- Жжение. Локализуется в области от поясницы до колен. Особенно сильно жжение чувствуется при активных движениях и быстрой ходьбе.
- Слабость мышц. Напряжение мышц – процесс, сопровождающий любую физическую активность. При ишиасе из-за боли человек старается минимизировать нагрузку на конечность, мышцы ослабляются, и больному становится тяжело передвигаться.
- Изменение походки. Причина явления – односторонняя приступообразная боль. Человек хромает, опираясь на здоровую сторону.
- Ограниченная подвижность в области коленей и ступней. Больной не может сгибать и разгибать колени, а также вывернуть стопу.
- Повышение температуры тела. Это один из основных симптомов воспаления.
Внимание: иногда повышение температуры сопровождается отеками и краснотой. При появлении данных симптомов визит к врачу нельзя откладывать.
Если игнорировать лечение ишиаса, болезнь будет прогрессировать и сопровождаться рядом других симптомов:
- недержание каловых масс и непроизвольное мочеиспускание;
- затрудненность испражнения и мочеиспускания;
- ослабление рефлексов.
Особенности симптоматики
Симптоматика зависит не только от индивидуальных особенностей организма, но и от половой принадлежности, а также от причины возникновения недуга:
- У мужчин. Симптомы защемления седалищного нерва схожи с признаками простатита. Боль отдает в мошонку, потенция ослабляется. Не исключена импотенция на фоне сильного болевого синдрома.
- У женщин. При защемлении нерва боль отдает в органы малого таза (яичники и т.п.).
- При беременности. Беременные сталкиваются с защемлением седалищного нерва часто, так как увеличившаяся в размерах матка оказывает давление на соседние ткани и органы. Ишиас при беременности характеризуется болями в пояснице, переходящими ниже, учащением позывов к мочеиспусканию и трудностью подъема из сидячего положения.
- Если седалищный нерв был застужен. Характер болей – приступообразный и жгучий, с наиболее частой локализацией в бедрах и голени. Сопутствующее явление – ощущение мурашек.
Лікування
- Модифікація рухової активності. Уникати активності, яка викликає появу болю: їзда на велосипеді, верхова їзда, присідання та ін. Обмежити перебування в положенні сидячи, частіше робити перерви. Сидіти на кільцеподібних або напівкруглих подушках. Сидіти зі збереженням поперекового лордозу (використовувати валики під поперек).
- Лікування закрепів.
- Фізична терапія (фіз.реабілітація): вправи для м’язів тазового дна та інших м’язів таза (вправи типу Кегеля, наприклад), розтяжки, міофасціальний реліз, йога та ін.
- Медикаментозне лікування. Можуть допомогти наступні препарати: нестероїдні протизапальні засоби, міорелаксанти центральної дії (препарати, які розслаблюють мускулатуру), габапентіноїди (прегабалін, габапентин). При сильних болях – опіоїди. Дозування і тривалість застосування визначається лікарем індивідуально.
- Блокади статевого нерва. Блокада нерва проводиться під контролем ультразвуку, рентгена або комп’ютерної томографії. У нашій клініці можливе застосування всіх трьох видів контролю, але перевага віддається методу комп’ютерної томографії, як найбільш точному і безпечному. Для проведення блокади використовуються протимікробні засоби (лідокаїн, бупівакаїн та ін.) І глюкокортикоїди у вигляді суспензії (препарати, що володіють вираженими протизапальною та протинабряковою діями). Під час проведення блокади також виконується гідродисекція – створення додаткового простору навколо нерва за рахунок введення рідини (анестетика або фізрозчину). Зазвичай виконується три блокади з проміжками в чотири тижні.
В даний час також вивчаються можливості застосування препаратів гіалуронової кислоти, ботулотоксину для лікування статевої нейропатії.