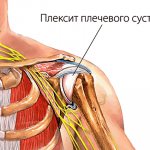
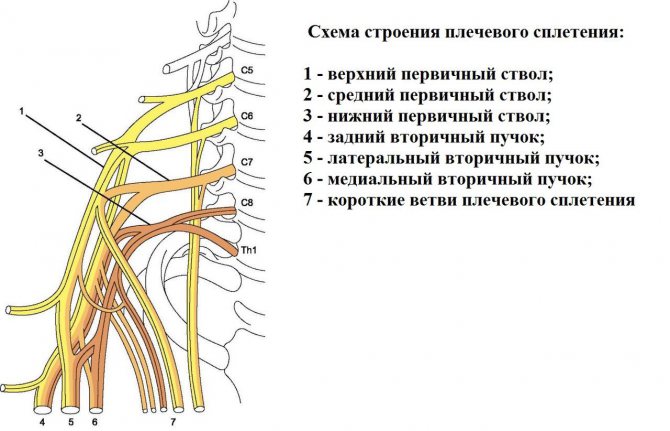
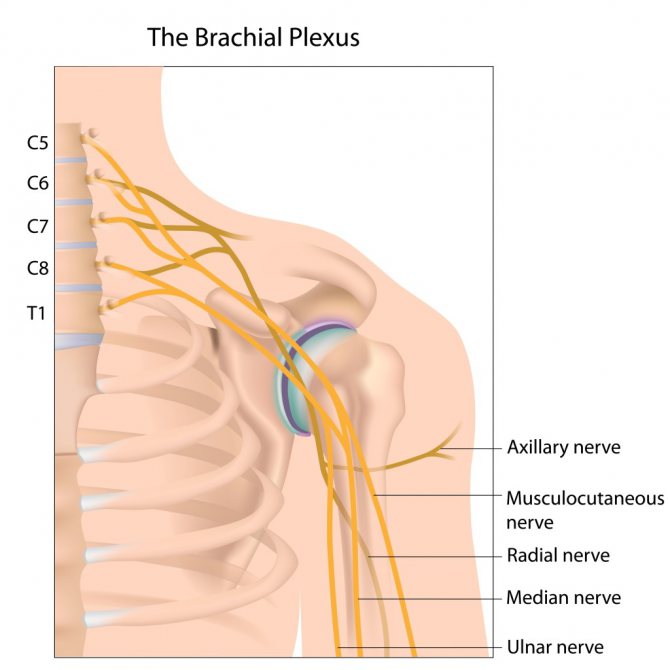
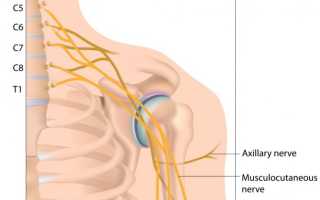
Плекситом, или плексопатией, называется воспаление пучка спинномозговых нервов, вызванное рядом причин. Плечевой плексит – это воспалительное заболевание плечевого сплетения, иногда затрагивающее и шейное в силу близости расположения. Диагностируется плексит плечевого сустава у пациентов всех возрастных групп. При отсутствии лечения может приводить к полному обездвиживанию плечевого сустава и всей руки.
Причины возникновения плексита плечевого сплетения
Возникновение плексита чаще всего начинается с инфекции, которая приносится с клетками крови из других пораженных воспалительным процессом органов. Острые и хронические инфекционные заболевания наносят вред хрящевой, мышечной и костной ткани.
К другим причинам возникновения плексита плечевого сплетения относятся:
- посттравматические причины – ушибы шеи, верхних конечностей с последующим повреждением периферических нервных волокон;
- болезни, связанные с нарушением обмена веществ в организме (подагра, сахарный диабет);
- переохлаждение организма;
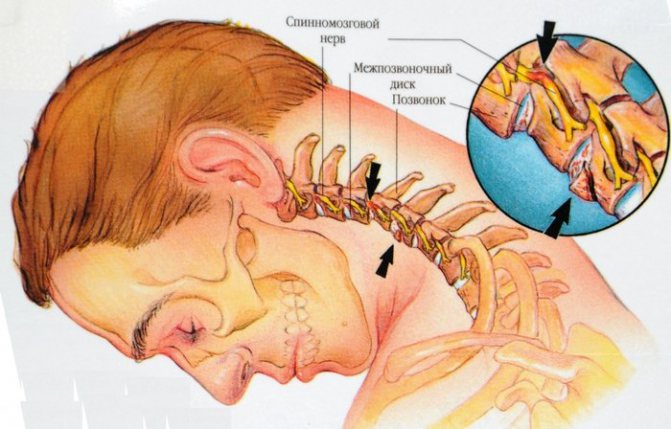
- остеохондроз грудного или шейного отдела позвоночника;
- нахождение в положениях, связанных с выполнением работ, требующих напряжения мышц шеи, спины, плечевого пояса (работа с виброинструментом, малярной кистью), либо нахождение на протяжении длительного времени в положении лежа (лежачие больные). Такие факторы приводят к поражению плечевого сплетения;
- нарушение осанки, сутулость, вызывающие избыточное давление на нервы плечевого сплетения и способствующие развитию воспалительного процесса;
- патологические изменения, вызванные родовыми травмами и перенесенными инфекционными заболеваниями в детском возврате.
Этиология
Главный фактор формирования плексита – это нарушение передачи нервного импульса через нервные сплетения. Предрасполагающими обстоятельствами являются:
- кислородная недостаточность нервной ткани из-за продолжительного сдавливания новообразованиями, неподвижностью конечностей;
- осложнения после тяжёлых хирургических вмешательств;
- сахарный диабет, сифилис, туберкулёз и другие инфекционные процессы;
- аллергия на продукты питания, медикаменты или вакцины;
- передозировка препаратами;
- неблагоприятные условия окружающей среды;
- вредные условия труда;
- нарушение обменных процессов;
- отравление организма химическими веществами;
- широкий спектр разнообразия травм – падение, вывих, резанное или колотое ранение;
- родовая травма.
Симптомы плексита плечевого сустава
Специалистами плексит делится на 3 типа в зависимости от локации болевых ощущений:
- нижний – боль ощущается в предплечье и локте;
- верхний – болевые ощущения проявляются над ключицей;
- тотальный – Дискомфорт чувствуется во всех зонах от локтя до ключицы.
Также в зависимости от стороны поражения выделяют правосторонний и левосторонний плексит.
Симптомы проявления плексита:
- ноющая, ломящая или сверлящая боль в руке. Возможны «прострелы» в плече, а в кистях – онемение тканей;
- снижение чувствительности, ослабление рефлексов, возникновение двигательных расстройств (атрофических порезов). Такие симптомы свидетельствуют об инфекционно-токсическом плексите. В запущенных стациях может возникнуть паралич конечностей.
- изменение цвета кожи на пораженном участке, деформация ногтевой пластины, отечность кистей;
- увеличение, болезненность лимфатических узлов на шее в зоне поражения. Такие признаки говорят о бактериальном происхождении плексита;
- усиление болевых ощущений при физической нагрузке;
- развитие офтальмологических заболеваний со стороны больного плеча, которые выражаются в опущении века, сужении зрачка и т.д.
- нарушение моторики рук, которая наблюдается при прогрессировании плечевого плексита.
Поражение корешков и нервного сплетения приводит к появлению боли. Вследствие грубых нарушений нервных волокон возникает потеря чувствительности и ограничение движений поражённой части тела.
Локализация боли и проявление других симптомов зависят от того, какие корешки и отдельные петли сплетения поражены и в каком количестве.
При поражениях верхних шейных корешков (С1-С4) наблюдаются боли в районе распространения затылочных, ушных, диафрагмальных нервов. Боли в лопаточной области, плечевом поясе и верхней конечности говорят о поражении нижних шейных и верхних грудных корешков. Болевые ощущения в районе крестца, поясницы, бедра, ягодицы с иррадиацией в паховую зону свидетельствуют о повреждении поясничных и крестцовых корешков.
Довольно часто при поражениях шейных и грудных корешков боли локализуются в шее, в области лопатки и распространяются по всей руке или по ходу кожного нерва.[8][10]
Боли могут быть спонтанными или возникать при движениях. Они носят тупой характер, однако чаще бывают острыми, жгучими и стреляющими. В большинстве случаев они усиливаются по ночам. Болевые ощущения могут распространяться на другие части тела.
Движение руки (её подъём, отведение, сгибание/разгибание кисти) усиливает боль при шейно-плечевом плексите. Болезненным также бывает наклон головы назад, в стороны, а также в поражённую сторону (корешковая локализация), или в противоположную (локализация в сплетении).
Наличие болей создает вынужденное положение тела.[9] Голова наклонена слегка вниз или в противоположную болям сторону, рука чаще принимает пронаторное и сгибательное положение предплечья.
Болевые точки обнаруживаются в паравертебральной области, над и под ключицей, при давлении на лучевой нерв в том месте, где он огибает плечевую кость, давлении на сплетение в подмышечной ямке, точки в локтевом сгибе, по средней линии внутренней поверхности предплечья, на ладонной поверхности, а также в ягодичной и паховой области, на поверхности бедра и наружной поверхности голени.
При корешковой локализации плексита возникает симптом Нери. Он проявляется в том, что движения щейного отдела вызывают боль в поясничном отделе, а также происходит отдача в лопатку и руку.
Болям иногда сопутствуют парестезии в виде онемения. Объективное расстройство чувствительности как правило отсутствует, реже оно выражается гиперестезией (повышением чувствительности) или лёгкой гипестезией (потерей чувствительности).
Изменения со стороны рефлексов обычно не возникают. Собственная возбудимость мышц нередко повышена. Наблюдаются также фасцикулярные подёргивания (сокращения) мышц при их растягивании или поколачивании.
При длительном течении болезни может развиться диффузное похудание мышц руки и плечевого пояса с дряблостью мускулатуры. При этом сухожильные и глубокие рефлексы могут быть сниженными.
При грыжах шейных дисков поражению подвергаются корешки С6 или С7. Боли в таких случаях распространяются не только по руке, но иррадиируют в шею, затылок, иногда в лобную область и в соответствующую сторону груди. Боли усиливаются от наклона головы в больную сторону, нагрузка на наклоненную голову вызывает боль в пальцах руки. Кроме головных болей с локализацией в затылке и с иррадиацией в висок и лицо отмечаются головокружения в виде дурноты, чувства неуверенности или истинные вестибулярные головокружения, слуховые расстройства (шум и боль в ушах), зрительные расстройства (чувство тяжести и давления на глазное яблоко, утомление аккомодации — способности чётко видеть). При задних смещениях диска могут возникнуть симптомы спинальной компрессии с развитием частичного или полного спинального блока.[9]
При плексите иногда могут возникать патологии распределения крови. Это проявляется в покраснении или синюшности, а также в отёке конечности и снижении её температуры. В отдельных случаях наблюдается нарушение потливости. Реже возникает опоясывающий герпес.[7]
Диагностика плечевого плексита
Диагностирование плексита плечевого сплетения возможно при использовании медицинских методик с применением профессионального оборудования. К ним относят:
- ультразвуковое исследование;
- рентгенография;
- томография (компьютерная и магнитно-резонансная);
- электронейромиография.
Важным условием для назначения курса лечения является использование комплексного подхода в диагностике, поскольку именно всесторонняя диагностика периферических нервных волокон может дать полную картину заболевания и разработать эффективную методику лечения плексита.
Причины развития патологии
Рассмотрим основные факторы, которые могут спровоцировать возникновение плексита.
Причины развития патологии
- Растяжения, вывихи либо переломы могут способствовать травматизацию нервных корешков либо плечевого сплетения.
- Передавливание нервов плеча при длительном пребывании в некомфортном положении тела (при некоторых видах труда, крепком сне либо у лежачих больных).
- Остеохондроз верхних отделов спины и шеи может спровоцировать развитие сочетанной патологии – радикулоплексита.
- Длительная минимальная травматизация нервного сплетения плеча, вследствие воздействия вибрации либо использовании костылей.
- Травматизация плечевого сустава у детей во время родоразрешения может способствовать в дальнейшем развитию воспаления нервного сплетения.
- Метаболические нарушения, инфекционные заболевания и патологии близрасположенных лимфатических узлов могут быть причиной плексита.
- Наличие различных вариантов ключично-реберного синдрома (в том числе и «шейные ребра») предрасполагает к воспалению нервов плеча.
Профилактика плексита плечевого сплетения
Успешный результат в лечении плексита зависит, в большей степени, от диагностирования болезни на ранней стадии, а соответственно, от выбранной методики лечения врачом и грамотных действий со стороны пациента. В свою очередь, запущенные формы плексита лечатся достаточно сложно и характеризуются длительным периодом основного курса лечения и реабилитации.
Затягивать с посещением врача при появлении признаков болезни не стоит, поскольку только специалист может разработать курс лечения медикаментозными препаратами. Народные методы лечения не смогут устранить плексит, более того, отсутствие грамотного лечения может привести к необратимым последствиям болезни и даже параличу.
Методы профилактики плексита плечевого сплетения:
- контроль массы тела;
- лечение эндокринных патологий;
- своевременное устранение воспаления в любом отделе организма;
- регулярные занятия физкультурой;
- использование ортопедического матраса для сна;
- применение закаливающих процедур, укрепление иммунной системы, сбалансированное питание с необходимым содержанием минералов и витаминов;
- соблюдение перерывов на работе, связанной с нагрузкой на плечевой сустав;
- контроль самочувствия, регулярное посещение врача, особенно, после травм плеча, а также при наличии хронических патологий;
- применение лечебных приемов и средств при проявлении симптомов болезни: массаж для восстановления мышечных и нервных волокон; использование гелей, мазей – для нормализации кровообращения; компрессы, ванны с травяными отварами – для расслабления мышц.
Народные рецепты
Народное лечение плексита назначается в составе комплексной консервативной терапии и для профилактики заболевания под наблюдением врача. Самостоятельное применение рецептов неофициальной медицины может привести к прогрессированию болезни и развитию тяжелых осложнений.
Ванны на основе отваров лекарственных трав применяют для народной терапии плексита
- Мазь для устранения болевых ощущений готовится из смеси лекарственных трав: хмеля, донника, зверобоя. Сырье берут в равных пропорциях в количестве 10 грамм, мелко рубят, выжимают сок. В полученную кашицу добавляют 60 грамм разогретого до жидкого состояния вазелина, тщательно перемешивают, остужают и хранят в холодильнике. Мазь втирают в болезненные части тела трижды в день до улучшения общего состояния.
- Компрессы из овсяных хлопьев уменьшают болевые ощущения, нормализуют обменные процессы и кровоток в руках, ногах, шее. Для приготовления компресса необходимо взять овсяные хлопья (лучше без предварительной термической обработка с пометкой «экстра») в количестве 30 грамм и залить полулитром горячей воды. Проваривают сырье на медленном огне до получения однородной массы примерно в течение 40 минут, приготовленная каша не должна быть жидкой. Ставят компрессы ежедневно перед сном на 30 минут, постепенно доводя время процедуры до часа.
- Травяной отвар на основе вероники лекарственной, лопуха, пырея, череды и фиалки трехцветной оказывает противовоспалительное, обезболивающее, трофическое действие. Для приготовления снадобья измельченное сырье берут в равных частях по 30 грамм, столовую ложку смеси заливают стаканом воды и томят на водяной бане четверть часа. После этого средство процеживают, остужают и принимают по стакану трижды в день. Отвар является эффективным средством для профилактики обострения болезни.
- Мумие в терапии плексита принимают дважды в сутки для улучшения метаболизма, укрепления иммунитета и устранения болевых ощущений. Для этого лекарственное средство на кончике ножа добавляют в стакан горячего молока, сдабривают медом и медленно выпивают маленькими глотками.
- Ванна с отваром мяты успокаивает нервную систему, улучшает кровоток в верхних и нижних конечностях, нормализует трофику тканей. Для приготовления отвара используют сухое сырье, собранное во время цветения. Одну часть мяты разбавляют тремя частями воды, проваривают на слабом огне не менее получаса. Отфильтрованное средство выливают в теплую ванну, куда полностью погружаются на 30-40 минут. После процедуры растирают тело махровым полотенцем, а больные участки утепляют шарфом или шалью.
Лечение народными средствами эффективно дополняет медикаментозную терапию и ускоряет процесс выздоровления.
Прогноз лечения плексита
На раннем этапе достаточно просто диагностировать плексит. Для этого необходимо следить за состоянием организма, акцентировать внимание даже на слабых признаках проявления болезни. Разобраться в причинах появления неприятных ощущений помогут только специалисты – ортопед, ревматолог, невролог. При своевременном обращении к врачу прогноз лечения плексита, скорее всего, будет благоприятным, поскольку назначенное комплексное лечение способствует избавлению от плечелопаточного плексита и предупредить опасные осложнения.
© 2019, Голуб Олег Васильевич. Все права защищены.
Диагностические мероприятия
Наиболее информативными для постановки данного диагноза и исключения других патологий плечевого сустава, являются следующие методы:
- ультразвуковое сканирование;
- электронейромиография;
- КТ либо МРТ ;
- рентгенография.
рентгенография
Проведение грамотного дифференциального диагноза необходимо для постановки правильного диагноза, так как симптомы плексита могут напоминать проявления патологий плечевого сустава. Соответственно, лечить данные заболевания необходимо по-разному.
Физиолечение
Воздействие на биологически активные точки помогает уменьшить воспаление и боль при плексите. Физиотерапевтические воздействия помогают уменьшить проявления болезни, снять воспаление, ускорить восстановительные процессы, повышают эффективность проводимой терапии.
Основные методы физиотерапии, применяемые для лечения плекситов:
- Лекарственный электрофорез с анальгетиками, противовоспалительными средствами.
- Фонофорез гидрокортизона.
- УВЧ-терапия (уменьшает боль и воспаление, улучшает питание тканей, а также функционирование нервной системы).
- Магнитотерапия (повышает процессы регенерации тканей, также понижает боль).
- Диадинамотерапия (активирует кровообращение, обмен веществ, уменьшает периневральный отек и воспаление, ослабляет боль, повышает выброс эндорфинов).
- Лазеротерапия (противовоспалительный эффект, стимуляция регенерации).
- Лечебный массаж (способствует восстановительным процессам, улучшает эластичность связочного аппарата и подвижность суставов, трофику тканей).
- Парафиновые и озокеритные аппликации (ускоряют восстановление после болезни, улучшают кровообращение, оказывают обезболивающее действие).
- Бальнеотерапия (применяют сероводородные, углекислые, радоновые ванны в период восстановления).
- Грязелечение (нормализует нервные процессы в организме, обезболивает).
- Электромиостимуляция (способствует восстановлению нервной регуляции мышечных сокращений, повышает силу мышц).
- Иглорефлексотерапия (воздействие на биологически активные области организма способствует уменьшению болевых ощущений, воспалительного процесса).
Объект и методы исследования
С 2010 по 2013 г. нами проведена ЭНМГ 90 больных с РППС в возрасте 3–47 лет, обратившихся для обследования в Лечебно-диагностический г. Луганска. Всем больным диагноз РППС установлен при рождении. Обследование проводили на электронейромиографе НВП-4 («Нейрософт», Россия).
Объем обследования включал проведение стимуляционной ЭНМГ, поверхностной ЭМГ и игольчатой ЭМГ. Игольчатую ЭМГ не проводили у детей в возрасте 3–8 лет (26 пациентов) из-за трудности выполнения алгоритма обследования в данном возрасте.
При стимуляционной ЭНМГ оценивали латентность, амплитуду и длительность М-ответов со срединного, локтевого, подкрыльцового, лучевого, мышечно-кожного нервов.
Моторную скорость распространения возбуждения определяли по срединному, локтевому нервам. Сенсорную скорость оценивали по срединному, локтевому, лучевому нервам, наружному и внутреннему кожному нервам предплечья.
Поверхностную ЭМГ фиксировали с дельтовидной, двуглавой, трехглавой мышц плеча, мышц кисти, общего разгибателя пальцев. Регистрировали состояние мышц в покое и при произвольном максимальном их сокращении.
При игольчатой ЭМГ обследовали дельтовидную мышцу: регистрировали спонтанную активность и потенциалы двигательных единиц (ПДЕ).
За норму принимали следующие значения: амплитуда моторного ответа (М-ответ) для сpединного нерва {amp}gt;3,5 мВ, для локтевого нерва — {amp}gt;6 мВ, для подкрыльцового, мышечно-кожного и лучевого нервов — {amp}gt;4,5 мВ. Моторная и сенсорная скорость распространения возбуждения — {amp}gt;50 м/с.
Цены
| Заболевание | Ориентировочная цена, $ |
| Цены на диагностику мигрени | 7 060 — 8 260 |
| Цены на диагностику детской эпилепсии | 3 100 — 4 900 |
| Цены на шунтирование мозга при гидроцефалии | 33 180 |
| Цены на лечение болезни Паркинсона | 58 600 |
| Цены на лечение мигрени | 9 680 |
| Цены на диагностику бокового амиотрофического склероза | 6 550 |
| Цены на диагностику эпилепсии | 3 520 |
| Цены на реабилитацию после инсульта | 78 300 — 82 170 |
| Цены на лечение детской эпилепсии | 3 750 — 5 450 |
| Цены на лечение рассеянного склероза | 4 990 — 17 300 |
Как проявляется
Симптомы нейропатии плечевого сплетения выражены не так ярко, как проявления остеохондроза. Зачастую заболевание даже проходит само по себе, стоит только дать больной конечности отдых.
Среди основных проявления надо назвать онемение конечности, которое может быть выражено в разной степени. В самых тяжёлых случаях отмечается полная потеря чувствительности. При этом пациент может повредить руку, даже не подозревая об этом, например, притронуться к горячему предмету.
Также нет чувствительности к боли, которая теряется довольно быстро, да и признаки имеющегося воспаления тоже никак себя не проявляют.
Второй важный симптом – ощущения, которых в норме не должно быть. Например, это могут быть покалывания, жжения в районе плеча, пронзительная боль, которая напоминает эклектический разряд.
Из-за слабости мышц появляются жалобы на невозможность поднять руку или совершать ею какие-то движения. В самых тяжёлых случаях начинается атрофия мышечной ткани, и рука как бы высыхает. Она значительно отличается по размерам от здоровой конечности.
Особенно опасна посттравматическая нейропатия плечевого сплетения, которая по МКБ будет кодироваться как G50-G59.
В самых редких случаях поражение нервного сплетения в этом месте может отразиться на работе лицевых нервных окончаний. Могут наблюдаться сужение зрачка, опустившееся веко, полное отсутствие потоотделения в месте поражения.
Лечебная тактика
В основе эффективного лечения лежит установление причины болезни и ее устранение. Далее важен комплексный подход к лечению патологии и ликвидации неприятных симптомов. Медикаментозная терапия основана на применении таких средств: противовоспалительные и анальгезирующие препараты, средства для восстановления проводящей способности нерва, витамины группы В, улучшающие питание и кровоснабжение тканей препараты. Могут использоваться медикаментозные средства специфического действия при необходимости.
Лечить плексит можно не только с помощью медикаментозной терапии. Хорошие результаты лечения также дают такие лечебные методы, как:
- рефлексотерапия;
- озокерит;
- крио- и лазеротерапия;
- электротерапия;
- гирудотерапия;
- лечебный массаж;
- бальнеологические методы;
- лечебная гимнастика.
электротерапия
Наилучшие эффекты достигаются, если лечить плексит сразу несколькими методами. Оперативное вмешательство применяется лишь в отдельных случаях. Важно учитывать, что больным, которые имеют плексит, категорически запрещаются чрезмерные физические нагрузки, переохлаждение, работа в условиях токсических испарений. После прохождения курса лечения, важно предпринять все возможные профилактические меры для предупреждения повторного воспаления сплетения либо плечевого сустава.
Как предупредить патологию
Для профилактики развития плексопатии необходимо выполнять следующие рекомендации:
- соблюдать правильный режим нагрузок,
- не перегружать руки и позвоночник,
- избегать ситуаций, способных вызвать травмы,
- подавлять инфекционные воспаления полностью,
- проводить оздоравливающие физические упражнения,
- рационально питаться,
- выбирать адекватное родовспоможение.
При своевременно диагностированной плексопатии и правильном лечении возможно полное восстановление иннервации и функций плечевого сустава. Отсутствие лечения при гематоме, остеохондрозе, опухоли, травматических повреждениях и других болезнях имеет неблагоприятные последствия. У пациента развивается парез или паралич руки, контрактура и полная обездвиженность. Мышцы резко атрофируются, больной не в состоянии проводить обычные движения и при прогрессировании болезни становится инвалидом.
Рациональное питание – одна из профилактических мер, препятствующих развитию болезни.
- соблюдать правильный режим нагрузок;
- не перегружать руки и позвоночник;
- избегать ситуаций, способных вызвать травмы;
- подавлять инфекционные воспаления полностью;
- проводить оздоравливающие физические упражнения;
- рационально питаться;
- выбирать адекватное родовспоможение.
Методы диагностики болезни
На первом этапе диагностического обследования врач выслушивает жалобы пациента и определяет локализацию воспаления. От этого зависит назначения правильного лечения. Далее, проводится осмотр пациента и пальпацию больной конечности, исследование мышечной силы посредством электромиографии и скорости прохождения нервных импульсов с помощью электронейрографии.
Наиболее распространенным методом диагностики считается рентгенография. Способ используется по причине низкой стоимости, однако не является результативным. Более информативным станет магнитно-резонансное исследование, которое покажет степень поражения нервной, мышечной и соединительной ткани.
В качестве дополнительной диагностики проводится компьютерная томография суставов. Обязательным станет лабораторное исследование крови и мочи на клинический и биохимический анализ. При необходимости пациента направляют на консультацию к другим узким специалистам: травматолог, хирург, уролог.
Гимнастика
Упражнения, которые для выздоровления:
- ― первоначальная положение― стоя или сидя. Плечи поднять вверх, опустить. Исполнить 8-10 раз;
- ― начальная стойка―аналогичная. Свести лопатки, дальше возвратиться в первоначальную позу. Проделать 8-10 раз;
- ― стартовая поза―сходная, руки опущены. Поднять их, кисти к плечам, развести локти в стороны, дальше вновь прислонить к телу. Круговые перемещения согнутой в локте руки по часовой и против часовой стрелки. Совершить 6-8 раз;
- ― начальная позиция―такая же, как в предыдущих упражнениях. Травмированную руку согнуть, выпрямить, отвести в сторону (прямую или согнутую в локте), возвратиться в исходное положение. Сделать 6-8 раз;
- ― стартовая позиция―сходная, нагнувшись в сторону травмированной конечности. Круговые движения прямой рукой по часовой и против часовой стрелки. Совершить 6-8 раз;
- ― начальная стойка―аналогичная. Закидывать руку вперед и назад. Проделать 6-8 раз;
- ― первоначальная поза―сходная. Маховые перемещения вперед и назад обеими руками и скрестно перед собой. Сделать 6-8 раз;
- ― начальное положение― аналогичная. Наклонится вперед. Согнуть травмированную конечность в локте, выпрямить используя здоровую. Сделать 5-6 раз;
- ― стартовая поза―сходная. Круговые вращения в локтевом суставе в обе стороны. Невредимой частью тела нужно поддерживать больную. Исполнить 6-8 раз;
- ― начальная стойка―аналогичная. Повернуть предплечье и кисть ладонью к себе и от себя. Проделать 6-8 раз.
Занятия врачебной физкультурой осуществляют 6-8 раз в день.